| TOP > 気になる「水」「食」「大気」のはなし > カンピロバクター | |||||||
| カンピロバクター | |||||||
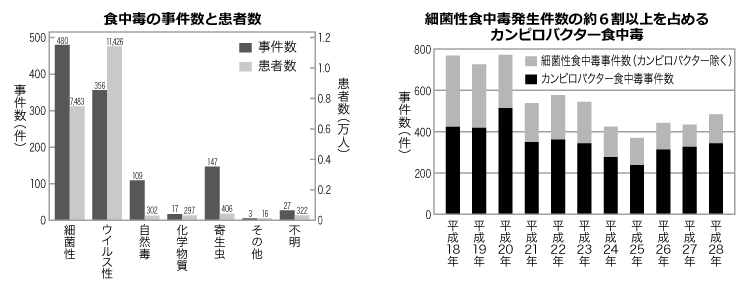
| 暖かい季節を迎え、行楽シーズンも本格化してきます。バーベキューなど野外で飲食する機会も増えてきますが、食中毒のリスクも高くなりますので、注意が必要です。 2016年、福岡県と東京都で開催された野外イベント「肉フェス」で、軽く湯通ししたり表面をあぶったりした半生の鶏肉を食べた約600人以上が、カンピロバクターによる食中毒になりました。 カンピロバクターは、細菌性食中毒の原因菌として過去10年間、毎年3位以内を占めており、鶏肉が主な原因食品とされています。十分な加熱調理と二次汚染防止を徹底すれば、比較的容易に食中毒を防げますが、近年はカンピロバクターによる食中毒が多発し、問題となっています。 カンピロバクターは、鶏や牛などの家禽類の腸内に広く生息しており、鶏の保菌率はその他の動物の保菌率から比較すると非常に高いものとなっています。カンピロバクターの特徴として、菌数が少なくても発症を引き起こすという点があり、この特徴が食中毒報告数の多さと状況が改善されない一因となっています。 カンピロバクター食中毒の症状 カンピロバクターによる食中毒の症状は、カンピロバクターに汚染された食品を食べた1~7日後、平均で3日後に下痢や腹痛、発熱、頭痛、全身倦怠感などの症状があらわれ、ときにおう吐や血便などもみられます。また、まれにギラン・バレー症候群という神経炎を起こすこともあります。 厚生労働省の平成28年食中毒発生状況によると、カンピロバクターによる食中毒数は297件※1で、鶏肉または鶏内臓が原因と推定されるものが102件あり、そのうち鶏刺しなどの生食が47%、タタキなどの表面加熱、または加熱不十分が32%、交差汚染※2によるものが3%、その他18%という結果が報告されています。その他に、牛や豚の消化管内にもカンピロバクターは生息しており、過去に牛レバーの刺身による食中毒事例も報告されています。 食品のみに注意が向きがちですが、珍しい報告例として、校外学習で湧水を飲んだ児童とその家族43人が発熱や下痢などの症状を訴え、うち12人の便からカンピロバクターが検出されました。自然界の水は動物の糞や死骸などに汚染された可能性があるため、煮沸せずに湧水を飲むことは食中毒のリスクを高めてしまいます。 問題点 カンピロバクター食中毒における現状の問題点は、大きく2つあります。 1つ目は前述の通り、食中毒の件数が減っていないことです。主な理由としては、加熱用として流通や販売されるべき鶏肉が、生食または加熱不十分な状態で食べられていることにあります。これは事業者や消費者が食中毒のことを十分理解していないことにあります。また、汚染鶏による交差汚染や、調理段階での二次汚染に対しての認識の低さが原因となっています。 2つ目は、カンピロバクターは鶏と共生関係にあるため病的な症状を示さず、区分処理が困難なことです。鶏にとってカンピロバクターは病原菌ではないため食鳥検査では排除されず、仮に陰性鶏群を生産しても経済的メリットがないといった問題があります。また、定量的な検査方法※3が統一されておらず、現在、鶏肉の定量的な汚染実態の把握が不明瞭です。そのため、鶏肉の定量的な検査方法を統一した上で、食中毒が発生しないとされる菌数を明らかにすることが課題とされています。 生産から販売に至る範囲ではまだモニタリングやリスク管理措置の部分で課題を抱えているカンピロバクター食中毒対策ですが、消費者がカンピロバクターの性質を理解し、加熱不十分な鶏肉を食べないことや、調理の際に生肉を扱う場合は専用の箸かトングを使用し、生肉に触れた箸では食事をしないなどの簡単な対策をとるだけでも、食中毒リスクを大きく減少させることが可能です。 ※1 原因施設及び摂取場所が不明な場合を除く ※2 汚染度の低いものが高いものに接触して汚染されること ※3 菌量を測定する検査方
※本記事の内容は掲載当時の情報に基づいており、現在の法令や基準値とは異なる場合がございます。
|
|||||||
|
|||||||